زراعة أعضاء جديدة
2,017,846 views |
أنتوني أتالا |
TEDMED 2009
• October 2009
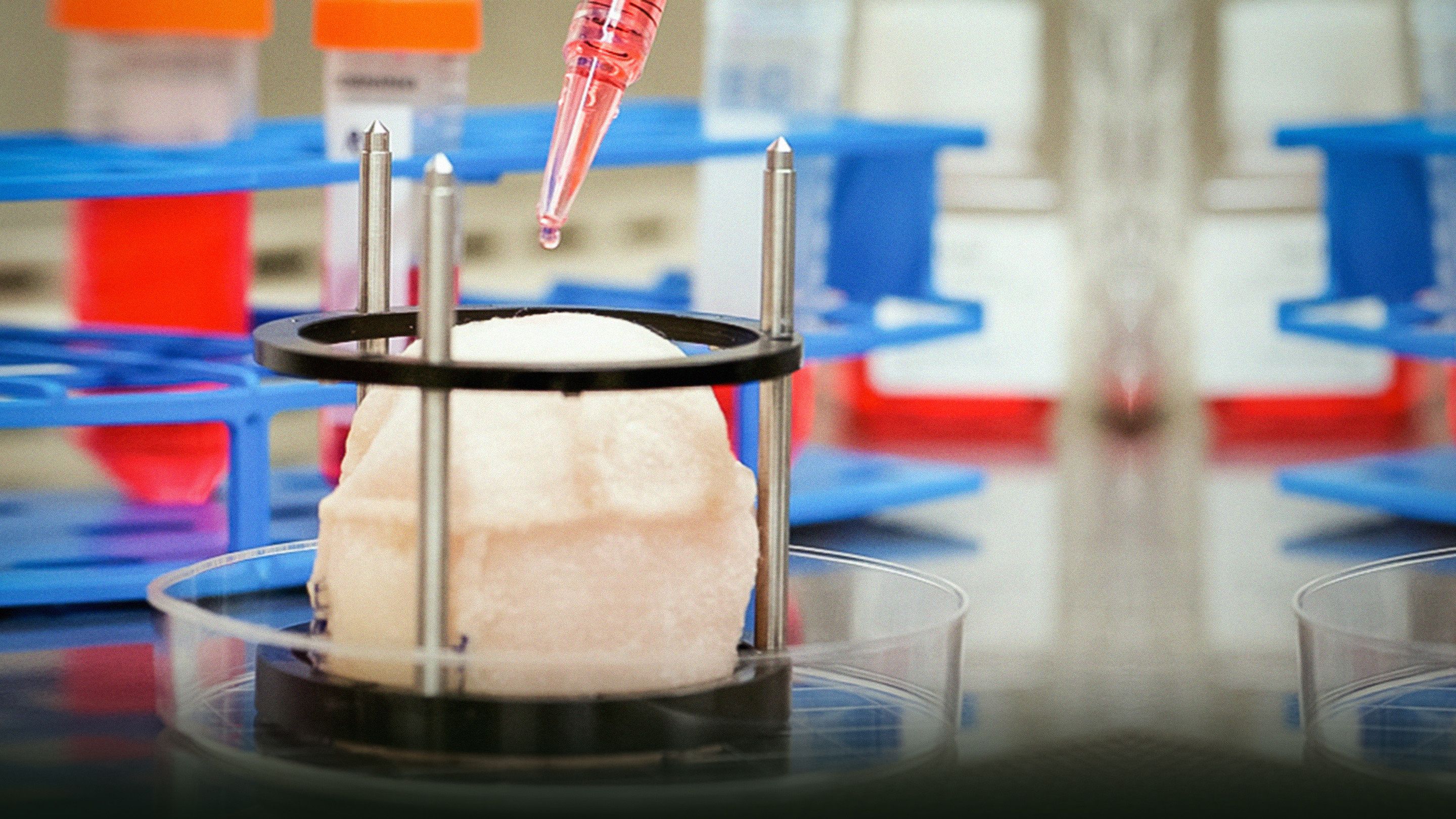
معمل "انتوني أتالا" المتطور يزرع أعضاء بشرية ..من عضلات إلى أوعية دوية إلى مثانات و أكثر. في تيد ميد, يرينا كيف يعمل مهندسيه الحيويين مستخدمين اجهزة خيالية التطور تشمل مفاعل حيوي مثل الفرن (مسبق التسخين الى 98.6 فهرنهايت) و ماكينة تقوم ب"طباعة" أنسجة بشرية!